Resistensi bakteri terhadap antibiotik merupakan salah satu tantangan terbesar di bidang kesehatan saat ini. Kondisi ini tidak hanya mempersulit proses pengobatan tetapi juga meningkatkan risiko penyebaran infeksi yang lebih luas. Dalam artikel ini, kita akan menggali lebih dalam tentang mekanisme resistensi bakteri antibiotik dan upaya-upaya untuk memahaminya.
Pemahaman Dasar Tentang Resistensi Bakteri
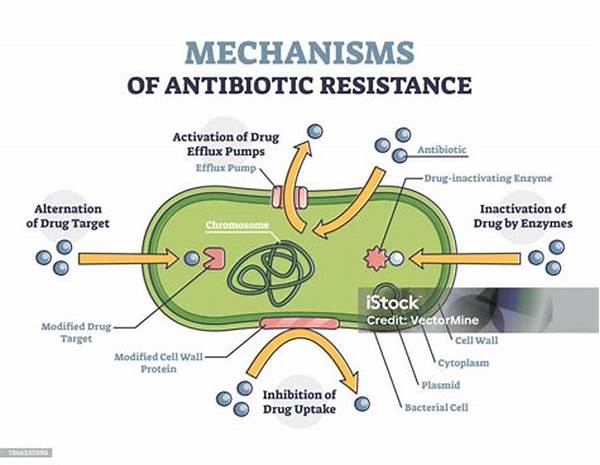
Mekanisme resistensi bakteri antibiotik bisa diibaratkan seperti usaha bakteri untuk bertahan hidup dalam lingkungan yang tidak bersahabat karena adanya antibiotik. Bakteri mengembangkan serangkaian strategi untuk menghindari efek membunuh atau menghambat pertumbuhan dari antibiotik tersebut. Salah satu mekanisme yang umum adalah produksi enzim yang mampu menghancurkan antibiotik sebelum mencapai targetnya. Selain itu, perubahan target situs antibiotik di sel bakteri juga menjadi strategi lainnya. Bakteri dapat melakukan modifikasi pada target antibiotik sehingga antibiotik tersebut tidak lagi efektif dalam mengganggu proses-proses penting di dalam bakteri. Tidak hanya itu, bakteri juga memiliki kemampuan mengeluarkan antibiotik dengan pompa keluarnya, melindungi diri dari konsentrasi antibiotik yang mematikan. Di dalam praktik klinis, fenomena ini membuat infeksi bakteri lebih sulit diatasi dan sering memerlukan penggunaan obat yang lebih kuat atau kombinasi beberapa antibiotik.
Faktor-faktor Penyebab Resistensi Bakteri
1. Penggunaan Antibiotik Berlebihan: Penggunaan antibiotik yang tidak terkendali atau tidak sesuai resep adalah salah satu penyumbang utama mekanisme resistensi bakteri antibiotik. Ini memberi tekanan selektif pada bakteri untuk bertahan dan berkembang.
2. Pengobatan yang Tidak Tuntas: Pasien yang tidak menyelesaikan regimen antibiotik mereka memberikan kesempatan bagi bakteri untuk mengembangkan mekanisme resistensi bakteri antibiotik. Bakteri yang masih hidup dapat mengalami mutasi dan kebal terhadap pengobatan di masa depan.
3. Penyebaran di Rumah Sakit: Rumah sakit dan fasilitas kesehatan lainnya sering menjadi tempat penyebaran bakteri resistensi. Kondisi sanitasi dan higienitas yang kurang dapat mempercepat adaptasi mekanisme resistensi bakteri antibiotik.
4. Penggunaan di Peternakan: Antibiotik yang digunakan untuk mempromosikan pertumbuhan hewan dapat menyebabkan berkembangnya bakteri tahan antibiotik. Penularannya dapat mempengaruhi manusia melalui rantai makanan.
5. Kurangnya Inovasi Obat Baru: Perkembangan obat antibiotik baru yang tidak seiring dengan kemunculan mekanisme resistensi bakteri antibiotik mengakibatkan berkurangnya pilihan pengobatan.
Konsekuensi Kesehatan Masyarakat
Mekanisme resistensi bakteri antibiotik memberikan dampak besar pada kesehatan masyarakat. Infeksi yang sebelumnya mudah diobati kini menjadi lebih berbahaya dan sulit. Contohnya adalah infeksi saluran kemih, tuberculosis, dan gonore yang didiagnosis dengan resistan terhadap antibiotik lini pertama. Selain meningkatkan biaya pengobatan, penyakit semakin lama sembuhnya, menyebabkan beban ekonomi dan sosial yang besar. Tantangan ini juga mempengaruhi efektivitas prosedur medis seperti operasi dan kemoterapi, di mana komplikasi infeksi menjadi lebih sering. Tanpa penanganan yang tepat, mekanisme resistensi bakteri antibiotik berpotensi mengembalikan kita ke era sebelum adanya antibiotik modern, di mana infeksi bakteri umum bisa berakibat fatal.
Strategi Mengatasi Resistensi Bakteri
1. Kesadaran Publik: Edukasi masyarakat tentang penggunaan antibiotik yang benar dapat mengurangi tekanan selektif bagi berkembangnya mekanisme resistensi bakteri antibiotik.
2. Kebijakan Kesehatan: Pemerintah harus memberlakukan regulasi ketat dalam penggunaan antibiotik, termasuk dalam peternakan dan kesehatan manusia, untuk membatasi perkembangan bakteri resistan.
3. R&D Obat Baru: Investasi dalam penelitian dan pengembangan antibiotik baru sangat penting. Mekanisme resistensi bakteri antibiotik menantang ilmuwan untuk selalu mencari cara-cara baru dalam memerangi infeksi.
4. Penggunaan Kombinasi Obat: Pemakaian kombinasi antibiotik dapat memperlambat munculnya resistensi, karena hal ini membuat bakteri lebih sulit mengembangkan mekanisme resistensi.
5. Monitoring dan Pelacakan: Sistem pelacakan global yang kuat dapat membantu dalam memantau penyebaran mekanisme resistensi bakteri antibiotik, memungkinkan tindakan pencegahan yang lebih cepat dan tepat sasaran.
6. Pengembangan Diagnostik Cepat: Metode diagnostik yang cepat dan akurat dapat memastikan bahwa antibiotik yang tepat digunakan sejak awal, mengurangi kemungkinan bakteri mengembangkan resistensi.
7. Kerjasama Internasional: Resistensi antibiotik adalah masalah global yang memerlukan kerjasama antara negara untuk berbagi data dan metode pengendalian.
8. Isolasi Kasus Rentan: Di rumah sakit, pasien dengan infeksi resistan harus diisolasi untuk mencegah penyebaran lebih lanjut.
9. Pelatihan Profesional Kesehatan: Melatih tenaga kesehatan untuk meresepkan antibiotik dengan bijak dapat membantu mengurangi mekanisme resistensi bakteri antibiotik.
10. Perbaikan Infrastruktur Kesehatan: Rumah sakit dan fasilitas kesehatan perlu memiliki infrastruktur yang baik untuk mencegah penyebaran bakteri resistan.
Masa Depan Penanganan Resistensi
Dalam menghadapi mekanisme resistensi bakteri antibiotik, berbagai pendekatan dan strategi jangka panjang harus terus ditingkatkan. Upaya preventif, baik dalam bentuk kebijakan kesehatan maupun edukasi masyarakat, menjadi kunci untuk mengurangi penyebaran bakteri resistan. Pengembangan teknologi diagnostik dan terapi inovatif juga menawarkan harapan baru dalam penanganan kasus yang resistan. Sementara itu, kesadaran bahwa resistensi antibiotik merupakan masalah global harus memperkuat kerjasama antar negara. Dengan komitmen dan kolaborasi tersebut, diharapkan mekanisme resistensi bakteri antibiotik dapat diminimalisir dan pengobatan infeksi yang lebih efektif dapat dicapai.
Kesimpulan
Mekanisme resistensi bakteri antibiotik menjadi ancaman nyata bagi kesehatan global, dan tidak dapat dihadapi dengan cara-cara konvensional semata. Diperlukan sinergi antara edukasi publik, kebijakan ketat, serta inovasi dalam penelitian dan pengembangan medis. Semua pihak, termasuk individu, harus berperan aktif dalam menggunakan antibiotik secara bijak dan bertanggung jawab. Dengan saling bekerja sama dan tetap waspada, tantangan resistensi ini dapat diatasi dan masa depan kesehatan yang lebih baik dapat dicapai. Mekanisme resistensi bakteri antibiotik bukan hanya masalah medis, tetapi juga tanggung jawab kolektif dari seluruh lapisan masyarakat.